精神疾病患者在我国逐年增加,目前精神疾病的主要治疗手段仍是药物治疗,但药物治疗存在较为明显的个体差异,主要表现为部分患者疗效不佳,甚至出现不良反应,这与体内代谢酶、受体和转运体的遗传变异有关。

通过二十余年的临床研究,基因检测技术已经能够辅助精神科医生在药物选择、起始剂量判断等方面提供帮助,使精神科精准治疗和个体化用药向前迈进了一步。服用相同药物,但是基因型不同的患者,在疗效和不良反应上存在一定差异,基因检测可帮助医生为患者选择更适宜的治疗药物,缩短药物选择的时间,同时增加药品使用的安全性和有效性。
精神类疾病的治疗周期长,且难治愈。目前的治疗方法包括电休克治疗(MECT)、心理治疗、职业治疗、物理治疗、药物治疗等。其中,药物治疗是首选,但存在无效率高、不良反应多、疗程长的难题。
据统计,在精神分裂症患者中,约有30-50%的患者对抗精神病药的反应不佳;在抑郁症的治疗中,仅有不到45%的患者在足量足疗程的抗抑郁药物治疗下,临床症状能完全缓解。
抗精神病药物不良反应较多,典型的不良反应包括肝毒性、过度镇静、锥体外系反应(EPS)、代谢内分泌失调等,严重时伴有致死性风险(如QT间期延长,粒细胞缺乏症,恶性综合征等),应当引起足够重视。
在治疗周期方面,控制症状加上巩固、维持治疗至少需要6-12个月,如果药物使用不合理,剂量不正确,将大大延长治疗时间,增加患者的痛苦时间和医疗负担。
药物基因学主要研究个体遗传多态性导致的药物应答差异。检测即是查出与药物相关基因的变异,导致有些患者需要超出标准剂量的药物才能有治疗效果,有些患者却只需要十分之一个标准剂量就能达到最佳疗效,否则就会引起不良反应。举个例子,张大爷和王大爷遵医嘱服同一款降压药,张大爷吃药后血压平稳下降,而王大爷吃了不仅血压没降低,还头晕的直呼药不好。
能否从基因角度,个性化选择适合的药物
为何“同样的病同样的药,你用有效,我用无效”?除了患者的年龄、性别、并发症、病程、环境之外,遗传因素是重要的原因。
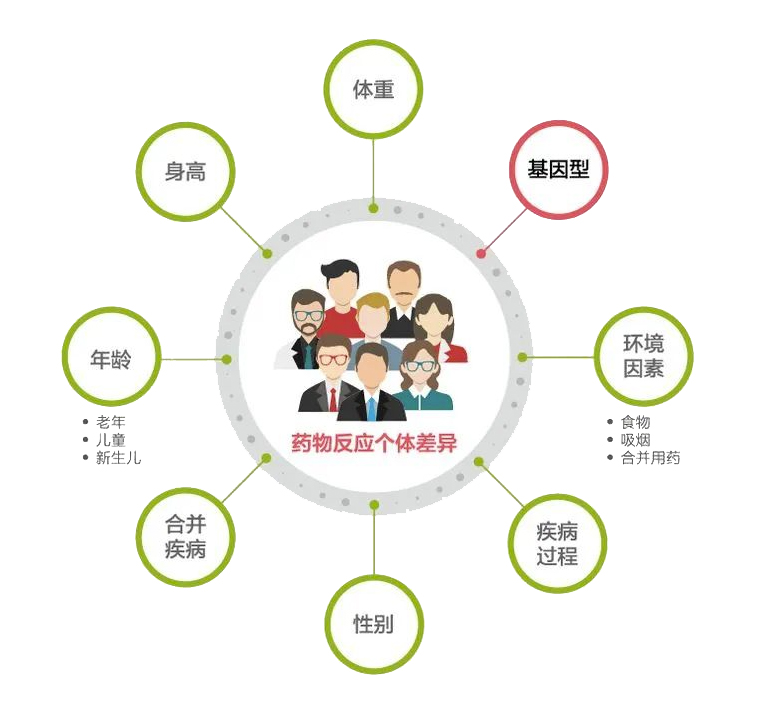
药物反应的个体差异原因
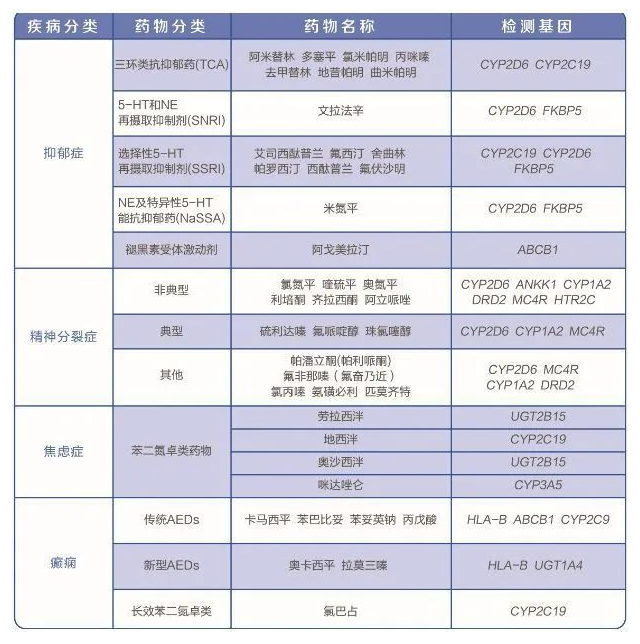
传统的精神类疾病诊断治疗,没有考虑遗传因素。用药往往从小剂量开始,直到病情控制良好。药物和剂量大多是在用药后,才能判断是否适合此病人。甚至,有少数病人接受长期的药物治疗,一直使用着不正确的剂量。所以,不是药物治疗没效果,而是没用对方法。在FDA批准的药品说明书中,已有多种精神科用药明确了药物基因组学的信息。如抗抑郁药西酞普兰相关基因CYP2C19和CYP2D6,卡马西平、苯妥英的相关基因HLA-B*1502,氯氮平、利培酮、帕罗西汀、氟西汀、文拉法辛相关基因CYP2D6等。
根据药物代谢速度,基因型可分为超快代谢型(UM)、正常代谢型(EM)、慢代谢型(PM)和中间代谢型(IM)4个亚型;其中超快代谢型的基因型表达患者能使某些药物的代谢速度提高,即血药浓度快速到达峰值后又快速下降,这样并不利于疾病的治疗。
关于代谢酶,CYP2D6是抗精神病药物的主要代谢酶,能代谢40%的抗精神病药物,就对女性患者较友好的阿立哌唑而言,慢代谢型(PM型)患者服用阿立哌唑时需减日最大用量至10 mg(或最大量的2/3)。CYP1A2负责20%的抗精神病药代谢,其酶活性往往易受咖啡因、吸烟等因素影响。因此涉及此酶的药物需根据患者是否摄入咖啡因或是否吸烟,调整剂量。
此外,CYP3A4负责20%抗精神病药物的代谢,不同代谢型的患者对药物清除率个体差异可达25%~200%,基因学的检查有助于评估此类药物使用初期的风险及疗效。疗效基因的检测如影响抗精神病药物药效学方面的基因有许多:主要包括多巴胺受体(DRD) 和5-羟色胺受体(HTR) 等,如DRD2、 DRD3、HTR1A、HTR2A等,可通过影响脑内受体表达密度、亲和力或神经递质传递效率等与抗精神病药疗效产生相关性。
此外,其他疗效易感基因主要包括5-羟色胺转运体、儿茶酚-O-甲基转移酶、离子型谷氨酸受体、肾上腺素能受体、G蛋白编码β3以及突触传递蛋白25等。与不良反应相关的基因也有很多得到证实,其中食欲素受体和线粒体基因等与药源性体重增加具有相关性。抗精神病药物所致的高泌乳素血症主要与DRD2受体具有相关性。其实大部分基因与不良反应均有显著关联性,但不良反应的发生是部分基因共同作用的结果,而非某一个基因决定。
抗精神病药物典型的不良反应包括肝毒性、过度镇静、锥体外系反应( EPS) 、代谢内分泌失调等。而人体肝脏中许多与抗精神病药物代谢有关的代谢酶都存在遗传多态性,这是造成药物清除速率、稳态血药浓度、生物转化个体差异的原因。研究发现慢代谢型( PM)患者相关药物的血药浓度高,易发生不良反应,而超快代谢型( UM) 患者可能是发生难治型精神病的重要原因之一。锥体外系反应是传统经典抗精神病药物治疗过程中最为常见的神经系统副反应,其中迟发性运动障碍( TD) 是一种以躯体不自主、刻板运动为主的锥体外系反应,临床较少见且难以治疗,一般以预防为主,一旦出现应立即停药或换药,个体易感性是其发病主要因素。多巴胺受体基因多态性与抗精神病药物的副反应,发现具有DRD2 Taq1 A 多态性A1 等位基因的患者泌乳素水平经药物治疗后升高,且与疗效及不良反应有关,具有A1 等位基因的患者疗效相对较好,出现锥体外系副作用的危险性比较大。所以基因检测能做到早发现、早预防,延缓或者避免不良反应特别是严重不良反应的发生。
在精神疾病治疗过程中常需联合抗抑郁、焦虑或抗躁狂、癫痫等药物用于治疗严重的并发症或控制某些精神症状。而抗精神病药物的代谢主要由细胞色素P450( CYP) 催化,联合用药时,某些药物代谢途径可能受到相同CYP 异构酶的催化,导致疗效降低或治疗失败。CYP2D6是临床上重要的肝药酶之一,它参与了许多抗精神病药物的催化代谢。例如,部分抗癫痫药物如卡马西平、丙戊酸钠等为肝药酶诱导剂,与抗精神病药物同时使用会降低后者的血药浓度,从而无法达到预期的治疗效果。氯丙嗪与氟哌啶醇合用时表现为抑制药物代谢,从而使药物本身及其代谢产物的血药浓度升高。硫利哒嗪与喹硫平联合使用时,前者为CYP2D6 的诱导剂,可加快喹硫平在体内的代谢,从而降低喹硫平在体内的最大血药浓度和疗效。
所有患者都可以进行基因检测。首诊患者可以在短时间内找到最适合的药物,减少换药次数,提高治疗效率。对于复诊患者,通过药物基因检测,有助于明确用药方案的优化方向。对于难治性患者,尽管提供的帮助可能有限,但有助于探索相关遗传学线索。

人体肝脏中许多与精神科药物代谢有关的代谢酶都存在遗传多态性,这是造成药物清除速率、稳态血药浓度、生物转化个体差异的重要原因,根据药物代谢酶、转运体及作用靶点的遗传变异情况为精神科患者制定不同给药方案,使患者受益。基于基因检测,可以量身定制患者给药方案,提高精神疾病治愈率,减少药物不良反应,有效避免药物相互作用,减少住院时间及总的住院费用,提高患者生活质量。
近年来,美国FDA批准的药品说明书中,已有多种精神科药物标注了药物基因组学信息,如抗抑郁药西酞普兰的主要代谢酶CYP2C19和CYP2D6。药物疗效方面,氯氮平、利培酮等药物的疗效个体差异可能与基因位点有关,阳性和阴性症状疗效也可能与某些基因位点有关。因此,根据相关基因检测进行个体化治疗,对提高药物在精神科患者的临床疗效起到积极作用。此外,肝细胞色素P450不同酶的不同强度的代谢者,治疗剂量有所不同。基因多态性对药物血药浓度及临床疗效都有影响,可根据不同位点基因多态性为药物的个体化治疗提供依据,例如快代谢型患者可加大初始剂量,若加大初始剂量仍不能达到有效治疗浓度应考虑换药。而另一些慢代谢患者,只服用较低的剂量就能达到治疗参考浓度范围,避免了大剂量用药造成的药物不良反应。
研究表明肝药酶多态性与剂量依赖型不良反应有关,代谢酶活性下降及失活的慢代谢型患者不良反应的发生率较高,说明药物不良反应确实与药物代谢酶基因多态性有关联。超快代谢的患者,也可能因为非活性代谢产物浓度增加而引起不良反应。因此,在用药前通过检测CYP基因型来判断是否携带发生不良反应的易感基因,从而做到早发现、早预防,延缓或者避免不良反应具有重要意义。