AE21+PNS14+TBA+病原微生物宏基因组检测+寡克隆综合分析
自身免疫性脑炎(autoimmune encephalitis,AE)泛指一类由自身免疫机制介导的脑炎,但一般特指抗神经抗体相关的脑炎。AE合并相关肿瘤者,称为副肿瘤性AE。急性播散性脑脊髓炎、Bickerstaff 脑干脑炎等也属于广义的AE范畴。目前AE患病比例占脑炎病例的10%~20%,以抗N-甲基-D-天冬氨酸受体 (NMDAR)脑炎最常见,约占AE患者的80%,其次为抗富含亮氨酸胶质瘤失活蛋白1(LGll)抗体相关脑炎与抗1-氨基丁酸B型受体(GABA-R)抗体相关脑炎等。主要临床症状包括精神行为异常、认知障碍、记忆力下降、癫痫发作、言语障碍、运动障碍、不自主运动,意识水平下降、自主神经功能障碍等。其他伴随症状包括睡眠障碍、CNS 局灶性损害、脑干、小脑症状以及周围神经和神经肌肉接头受累等。临床可分为 3 种主要类型:①抗 NMDAR 脑炎;②边缘性脑炎;③其他类型 AE,包括莫旺综合征、抗 DPPX 抗体相关脑炎、抗 IgLON5 抗体相关脑病、自身免疫性小脑性共济失调等。
AE的诊断首先需要综合分析患者的临床表现、脑脊液检查、神经影像学和脑电图等结果,确定其患有脑炎,继而选择AE相关的抗体检测予以诊断。AE诊断的一般程序见(表1)
表1 自身免疫性脑炎诊断流程

1、AE的诊断需要综合患者的临床表现、脑脊液检查、神经影像学和脑电图检查等结果, 抗神经元抗体阳性是确诊的主要依据。
(1)临床表现:急性或者亚急性起病(<3个月),具备以下1个或者多个神经与精神症状或者临床综合征。
- 边缘系统症状:近事记忆减退、癫痫发作、精神行为异常,3个症状中的1个或者多个。
- 脑炎综合征:弥漫性或者多灶性脑损害的临床表现。
- 基底节和(或)间脑/下丘脑受累的临床表现。
- 精神障碍,且精神心理专科认为不符合非器质疾病。
(2)辅助检查
- 脑脊液异常
- 神经影像学或者电生理异常
- 与AE相关的特定类型的肿瘤,例如边缘性脑炎合并小细胞肺癌,抗NMDAR脑炎合并畸胎瘤。
(3)确诊实验
抗神经元表面抗原的自身抗体阳性。抗体检测主要采用间接免疫荧光法(indirect immunofluorescence assay,IIF)。CBA具有较高的特异度和敏感度。应尽量对患者的配对的脑脊液与血清标本进行检测,脑脊液与血清的起始稀释滴度分别为1:1与1:10。
2、诊断标准包括可能的AE与确诊的AE
可能的AE:符合上述诊断条件中的第1、第2与第4条。
确诊的 AE:符合上述诊断条件中的第1—4条。
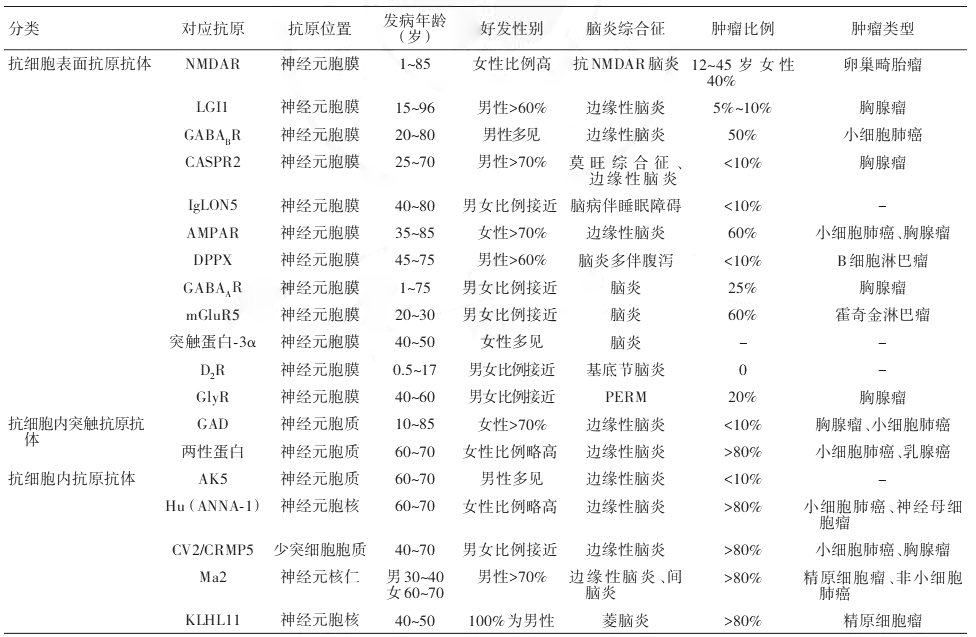
AE常伴抗自身神经细胞内抗体和神经元表面抗体产生,可通AE相关抗体分类,帮助我们了解AE的发病机制、为治疗和预后的判断提供参考。
抗神经元细胞内抗体通常为经典副肿瘤综合征抗体,一般诱导发生T细胞免疫应答,病变范围较弥漫,一般预后较差,抗肿瘤治疗有效,但对免疫治疗不敏感,常见抗体包括抗Hu、Ma2、CV2、胶质纤维酸性蛋白(GFAP)及两性蛋白抗体,常伴随小细胞肺癌、乳腺癌以及淋巴瘤等。
抗神经元表面抗体为新型AE,一般介导B细胞免疫应答,伴或不伴肿瘤性疾病的发生,病程可逆,免疫治疗有效,代表性自身免疫性抗体为抗-N-甲基-D-天冬氨酸受体(NMDAR)抗体、富亮氨酸胶质瘤失活蛋白1(LGI1)抗体、γ-氨基丁酸B型(GABAB)受体抗体以及α-氨基-3-羟基-5-甲基-4-异噁唑丙酸(AMPA)受体抗体等,见(表2)。
表2 自身免疫性脑炎相关的抗神经细胞抗体
此外,一旦出现副瘤神经抗体就需要积极筛查相关肿瘤,即使未发现肿瘤也需要保持密切的监测。当神经系统外已出现肿瘤,但在未发生肿瘤转移的情况下就引起神经系统功能障碍时,称为神经系统副肿瘤综合征(paraneoplastic neurological syndrome, PNS)。对发生PNS的患者的潜在肿瘤疾病进行治疗甚至可缓解相关神经症状。
对于临床符合副瘤性综合征的患者应重视自免脑和副肿瘤抗体的联合应用。
目前AE抗体的检测最常见且公认的方法是免疫印迹和间接免疫荧光法(Indirect immuno-fluorescence assay,IFA),这些方法根据作用的底物不同又分为基于细胞底物的实验(cell-based assay,CBA)和基于组织底物的实验(tissue-based assay,TBA)。神经细胞表面抗体只在天然构象下才能识别其抗原表位,对于它们的检测主要用IFA。而神经细胞内抗原抗体因其抗原表位为线性,因此可用多种方法进行检查,目前常用免疫印迹法。其中TBA常用于筛查抗体,因为该法原理是将动物脑组织切片与患者血清或脑脊液一起处理后加入荧光标记的二抗,与神经细胞结合的抗体最终均会发出荧光。该法阳性结果只能说明存在抗神经细胞抗体,但不能明确具体类型,同时可用于发现新型未知AE抗体。当TBA法阳性时,需进行下一步确认实验(图1)。
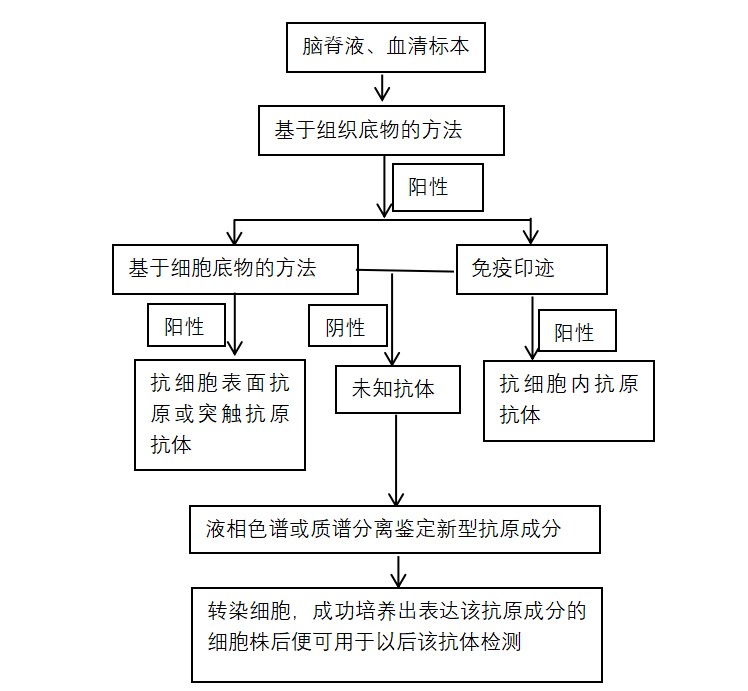
图1 自身免疫性脑炎相关抗体的实验室诊断简易流程
对于AC相关抗体的检测,TBA的读片与结果判读具有一定挑战性。例如:"美杜莎共济失调"的组织荧光形式的抗体有10余种,各种荧光形式之间有时很难完全区分,有时需要结合其他组织的荧光形式进行判断,例如借助鼠肾、鼠肠道组织。另外组织中存在各种非神经特异性的抗原成分,可能与血清和脑脊液中同时存在样本中的其他自身抗体结合,影响免疫荧光的结果判读。例如健康人也可以存在抗核抗体,或者患者合并的其他自身免疫性疾病而伴有抗其他组织的自身抗体,这些抗体都可能影响免疫荧光形式,干扰结果的判读。我们采用了TBA与CBA联合检测,这样有助于两种方法的相互比对确认,也可检测因CBA的抗体组合有限而导致的漏诊。
脑炎根据病因可分为感染性脑炎(Infectious encephalitis,IE)和自身免疫性脑炎(AE)。IE是由病原微生物感染引起的,包括病毒、细菌、真菌和寄生虫感染。AE是由自身免疫引起的,患者体内产生攻击大脑神经元胞内或细胞表面蛋白的抗体,导致炎症损伤。AE和IE因病因不同其治疗方法也不同,既往研究表明,早期免疫治疗对改善AE患者预后非常重要,因此早期区分AE和IE以确保特异性治疗变得至关重要。然而,AE与IE临床表现相似,例如发烧、头痛和意识改变等,这使得从临床症状角度区分它们难度很大。目前,临床上明确区分两者所需检测繁多,耗时长,准确性不高。因此,寻找更快速、高效的方法区分两者具有重要意义。利用宏转录组测序及对转录谱的分析,发现了可以用于高效区分AE与IE的生物标志物,可为两类脑炎的临床诊断提供新的判断方法,助力脑炎的精准诊断与治疗。
有研究通过宏转录组测序分析发现,AE和IE患者在宿主反应和脑脊液微生物多样性方面存在显著差异。IE患者上调的基因主要与中性粒细胞脱粒、抗原加工和外源肽抗原呈递、适应性免疫系统有关,从分子机制上解释了感染的状态和过程;而AE患者上调的基因主要与嗅觉转导等感觉器官发育、突触传递和信号传导有关,也印证了属于自身神经系统有关通路异常,这为AE的治疗提供了新思路。此外,基于AE和IE患者宿主转录谱差异,发现了5个能高效区分AE和IE的生物标志物,并且,仅一个标志物就能达到比较好的自免脑/感染脑炎区分效果,在临床应用方面有着很大的潜力。
目前,宏转录组的临床应用,最快可以在取样第二天就能知道结果,这为脑炎的诊断提供了有力的工具,进一步促进了脑炎的治疗。
研究发现病毒、细菌、寄生虫等感染,可继发出现AE症状。如:少数单纯疱疹病毒性脑炎患者在恢复期重新出现脑炎症状,此时脑脊液病毒核酸转阴而抗NMDAR抗体呈阳性,属于感染后AE。近些年临床也出现巨细胞病毒脑炎合并抗NMDA抗体和抗MOG抗体阳性的病例报道,抗GlyR1抗体阳性合并新冠感染的AE病例报道等。所以,对于有感染病史的患者,一旦出现神经性系统症状,临床需警惕AE的可能,条件允许的情况下尽早开展自身免疫性脑炎相关抗体检测,对于临床早期免疫干预有着非常重要的意义。
血脑屏障(BBB)是血液和脑组织间的保护屏障,当其受损时,伴有神经毒性的血液碎片及细胞或者微生物病原体可能会进入大脑并引起炎症性和免疫性疾病。肿瘤和病毒是AE的潜在触发因素,它们可以通过免疫炎症反应破坏血脑屏障(BBB),而外周抗体即可通过损伤的BBB破坏中枢神经系统。既往研究也已经证明BBB损伤后继发的免疫激活是中枢神经系统炎症性疾病的重要机制。而近期研究表明,多种自身免疫性疾病(如视神经脊髓炎、多发性硬化)的临床特点和免疫治疗反应性与用来评估BBB完整性的脑脊液白蛋白/血清白蛋白(QAlb)值这一指标相关,BBB完整性与AE患者的临床特点及免疫治疗反应性密切相关,建议对BBB损伤的AE患者积极采用联合一线免疫治疗方式。
有研究显示,BBB损伤的AE患者中,脑脊液蛋白、IgG、24 h鞘内IgG合成率和外周血中纤维蛋白原水平较高,意识水平较低,并且其可能对一线免疫治疗反应不佳,但联合一线免疫治疗的效果优于单一免疫治疗。
脑脊液中蛋白和IgG是评估中枢神经系统免疫反应的重要生化指标。正常情况下,中枢神经系统中的蛋白和IgG含量极低,当BBB损伤时,其通透性增加,外周血液中蛋白扩散到中枢神经系统导致其升高。24 h鞘内IgG合成率是评价鞘内IgG合成的定量指标,可排除BBB损伤和血清IgG的影响,准确反映内源性IgG的合成水平。寡克隆带区带通过条带分析,可清晰明了判断BBB受损情况和是否存在鞘内合成。且也有研究显示,部分AE患者出现寡克隆带阳性情况,此种情况尽早实行联合免疫治疗,收效较好。
所以,可通过检测BBB损伤情况,结合AE患者的临床特点,为AE患者个性化治疗决策的制定提供更多的参考依据。
CBA和TBA联合检测AE相关抗体、病原微生物宏转基因组测序、寡克隆区带综合分析,在AE诊断、疾病鉴别、精准治疗等方面均起有着重要作用,为临床争取关键治疗时间,大大提高AE治愈率。